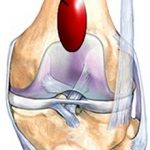
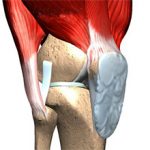
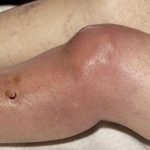
Бурсит – воспалительное заболевание, при котором воспаление возникает в бурсе – полости, окружающей сустав. Чаще всего данная патология поражает крупные суставы – локтевой, коленный, голеностопный и т.д.
Патология требует немедленного лечения, так как очень опасна для дальнейшего здоровья и может привести к таким заболеваниям, как: гнойный бурсит, артрит, лимфоденит (воспаление близлежащих лимфоузлов), тендинит (воспаление сухожилия), остеомиелит, заражение крови.
Причины возникновения
В первую очередь бурсит возникает по причине травм – ушибов, растяжений, переломов. Механические повреждения кожи – порезы, раны, царапины могут привести к воспалению, так как через повреждения в коже возбудители инфекции попадают в околосуставную сумку и провоцируют воспаление.
Другими причинами возникновения бурсита являются:
- Артриты или артрозы.
- Ревматизм.
- Псориаз.
- Инфекционные болезни.
- Воспалительные процессы в организме.
- Слишком сильные физические нагрузки.
- Воздействие вибрацией на коленный сустав.
- Сдавливание колена.
- Гормональный дисбаланс.
- Отложения солей в области поражения.
Чаще всего бурситу подвержены люди, чья профессиональная деятельность и образ жизни связаны с постоянным движением и физическими нагрузками – спортсмены, продавцы – кассиры, строители, учителя и другие.
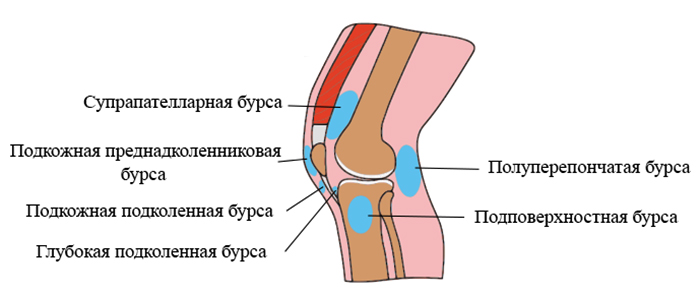
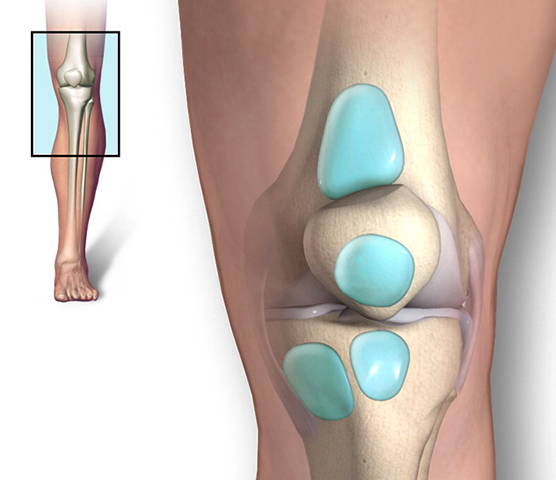
Виды
В зависимости от того, в каком месте возникла патология, её разделяют на 3 вида:
- Препателлярный (передний) – самый частый вид бурсита, воспаление образуется над коленной чашечкой.
- Супрапателлярный (подколенный) – при данной разновидности заболевания воспаление возникает под коленом. Чаще всего подколенный бурсит возникает в результате растяжения связок или травм сухожилия.
- Гусиный (киста Бейкера) – воспаляется задняя суставная сумка. Самая частая причина возникновения кисты Бейкера – чрезмерные физические нагрузки.
По степени развития бурсит разделяют на 4 стадии:
- Острая – патология развивается с быстрой скоростью, в области поражения наблюдается сильный отёк, гиперемия, сильный болевой синдром, общее самочувствие больного нарушено.
- Подострая – постепенно симптомы, сопровождающие бурсит, спадают, остаётся только боль, носящая тупой характер. Состояние больного нормализуется.
- Хроническая – колено ограничено в движении, происходит процесс рубцевания тканей.
- Рецидивирующая – данная стадия патологии характеризуется волнообразным течением – болезнь может то возникать на некоторое время, то затихать и не беспокоить человека до дальнейшего возникновения.
Симптомы
При бурсите характерны следующие признаки:
- Боли в колене (сверху, снизу, сбоку или сзади), они могут быть острыми, тупыми, ноющими.
- Припухлость в коленном суставе (может прощупываться уплотнение).
- Отёк.
- Застой крови.
- Локальное повышение температуры (место поражения на ощупь горячее).
- Общее повышение температуры тела.
- Лихорадка.
- Недомогание, ухудшение самочувствия.
- Слабость.
- Озноб.
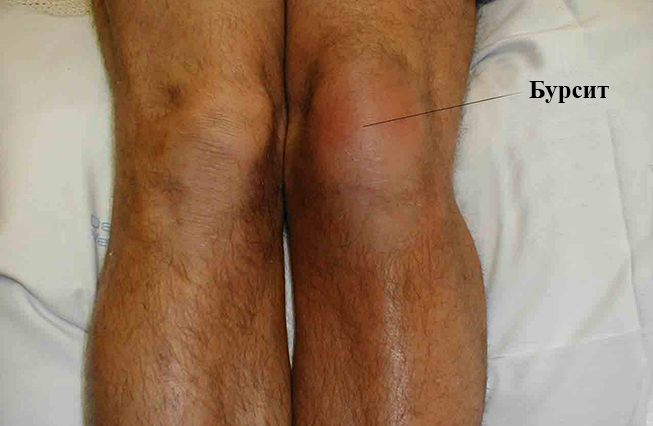
Поражённый сустав может поменять цвет — от бледно – розового до ярко – красного. При обнаружении вышеперечисленных симптомов нужно срочно обратиться к врачу.
Диагностика
Диагностикой бурсита занимается целая группа врачей: терапевт, хирург, травматолог. Сначала специалист проводит визуальный осмотр больного, собирает анамнез и ощупывает коленный сустав.
Далее врач назначает лабораторные и инструментальные методы диагностики:
- Анализ крови для определения воспалительных процессов или инфекции в организме.
- Пункцию коленного сустава для определения характера бурсита – гнойного, серозного или геморрагического.
- Рентген.
- УЗИ коленного сустава.
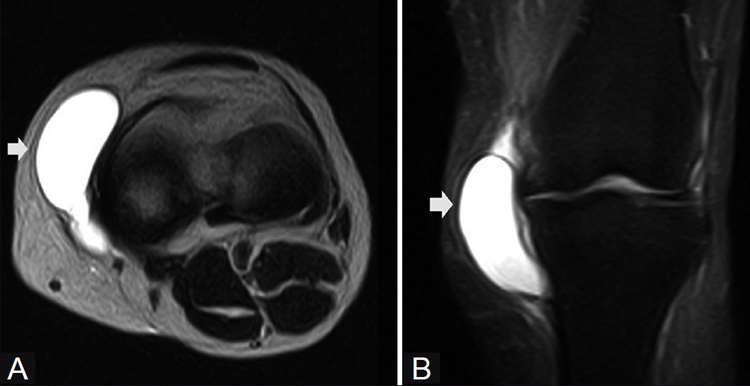
- МРТ.
- Компьютерная томография.
Последние 2 вида диагностики позволяют определить не только наличие воспаления в колене, но и сопутствующие заболевания – артрит, остеомиелит и др.
Лечение
После получения результатов анализов и инструментальных исследований, лечащий специалист назначает лечение.
На первых стадиях болезнь можно вылечить следующими методами:
- Наложение тугой повязки и обеспечение полного покоя поражённому колену.
- Компрессы с димексидом.
- Приём медикаментозных препаратов – для облегчения болей и снятия воспаления.
- Локальное нанесение обезболивающих и противовоспалительных мазей и гелей, которые способны снять отёк, устранить боль и воспаление, охладить поражённое место.
- ЛФК.
- Массаж.
- Физиотерапевтические процедуры, грязелечение, теплолечение.
Физиотерапию, массаж, ЛФК, грязе и теплолечение назначают только после снятия основных симптомов бурсита.
Если бурсит сопровождается осложнениями или находится в запущенной стадии, назначают операцию, которая бывает двух видов:
- Пункция – прокол суставной полости с целью откачивания гноя, крови или серозной жидкости.
- Вскрытие суставной сумки – на коже делают надрезы, куда вставляют трубочки, с помощью которых откачивают околосуставную жидкость. После этого, полость сустава очищают и заливают туда антибактериальный раствор. Потом надрезы зашивают.
После операции пациенту нужно как можно меньше двигать коленом и дополнительно принимать противовоспалительные средства и антибиотики для уменьшения рисков осложнений.
Показаниями для операции являются абсцессы, отложения солей в большом количестве, возникновение кисты, и в том случае, если абсцесс принял гнойный, рецидивирующий или хронический характер.
Лечить бурсит можно и народными средствами – обычно для этого используют различные отвары, настои, настойки, компрессы. Гомеопатию можно применять только при лёгкой степени заболевания.
Перед применением народных методов лечения нужно обязательно проконсультироваться с врачом.
Профилактика
Для того чтобы предотвратить развитие патологии нужно соблюдать ряд профилактических мер:
- Вовремя и до конца вылечивать инфекционные заболевания и воспалительные процессы.
- Не допускать переохлаждения колена.
- Соблюдать умеренность в физических нагрузках.
- Стараться не допускать травм коленного сустава.