Острая ревматическая лихорадка – опасное состояние, которое наиболее часто встречается у детей и подростков. Основной причиной развития недуга считается обширный воспалительный процесс в организме, поражающий многие внутренние органы (головной мозг, сердце, опорно-двигательный аппарат). При отсутствии лечения патология приводит к развитию осложнений, представляющих реальную угрозу для жизни пациента.
В последние десятилетия заболевание встречается довольно редко, однако случаи все же имеются. Поэтому очень важно знать, что представляет собой данный недуг, какие проявления характерны для его течения, какие способы терапии на сегодняшний день считаются наиболее эффективными.
Характеристика недуга
Острая ревматическая лихорадка – патология воспалительного характера, вызванная проникновением инфекции в организм. Чаще всего возбудителем заболевания считается стрептококк. Воспалительный процесс, развивающийся в результате инфицирования, имеет системный характер, то есть поражает многие органы и системы человеческого организма. Это сердце и сердечно-сосудистая система, головной мозг и нервная система, элементы опорно-двигательного аппарата.
Недуг считается вторичным, так как развивается на фоне других заболеваний, спровоцированных стрептококковой инфекцией (ангина, отит, скарлатина). В большинстве случаев у пациентов, перенесших данные заболевания, формируется иммунитет к ним, однако, так случается не всегда. У лиц, у которых такой иммунитет не сформировался, при повторном заражении в организме развивается аутоиммунная реакция, в результате нее и возникают симптомы острой ревматической лихорадки.
Причины развития
К числу наиболее вероятных причин, которые могут привести к развитию недуга, относят:
- Инфекционные заболевания, спровоцированные стрептококковой инфекцией (ангина, скарлатина и другие)
- Повышенная чувствительность организма к воздействию патогенной микрофлоры, несовершенство развития иммунной системы (характерно для детей младшего возраста);
- Отягощенная наследственность.
Чем опасно заболевание?
Острая ревматическая лихорадка считается опасным состоянием, так как инфекция и воспалительный процесс затрагивают многие жизненно-важные органы и системы человека. Так, при развитии недуга может поражаться сердце, что приводит к развитию таких заболеваний как миокардит, перикардит, сопровождающихся стойким нарушением работы органа.
При поражении головного мозга развиваются такие серьезные заболевания как менингит, энцефалит, появляются отклонения в интеллектуальном развитии. При поражении суставов нарушается двигательная активность пациента. Указанные патологии, являющиеся следствием ревматической лихорадки, существенно нарушают самочувствие пациента, могут даже привести к его гибели.
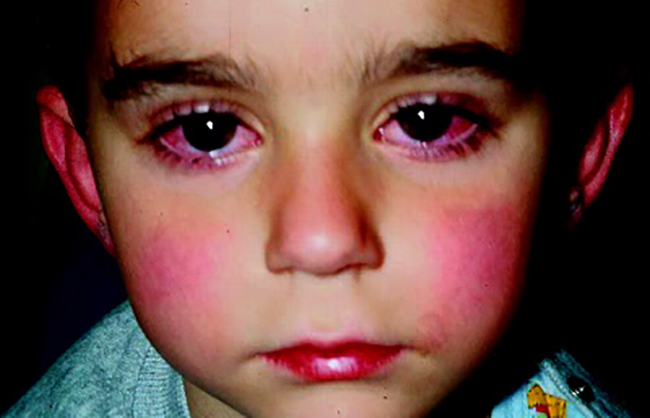
Характерные симптомы
Клиническая картина недуга проявляется набором следующих симптомов:
- Ухудшение самочувствия, повышение температуры тела до опасных значений;
- Боль в суставах, отечность, скованность движений (чаще всего нарушения обнаруживаются в области крупных суставов)
- Симптомы поражения сердца (нарушение ЧСС, одышка, боль в области грудной клетки)
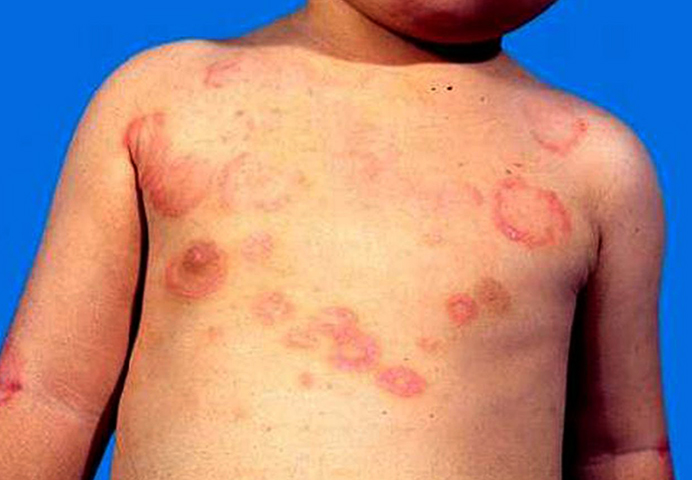
- Высыпания на коже, формирование небольших подкожных ревматических узелков;
- Признаки нарушения работы нервной системы (быстрая утомляемость, раздражительность, изменение походки, почерка, нарушение умственной деятельности).
Диагностика
Диагностика патологии включает в себя несколько моментов. Прежде всего это оценка совокупности признаков недуга, лабораторное исследование крови (для обнаружения возбудителя и воспалительного процесса в организме), исследование мочи (при ревматической лихорадке в ней обнаруживаются кровянистые элементы), УЗИ сердца, исследование суставной жидкости.
Способы лечения
Если у пациента диагностирована острая ревматическая лихорадка, его необходимо госпитализировать, лечение проводится строго в условиях стационара с соблюдением постельного режима на протяжении 7-10 дней.
Лечение предполагает прием медикаментозных препаратов следующих групп:
- НПВС (Диклофенак) для устранения воспалительного процесса.
- Гормональные препараты (Преднизолон) при выраженном воспалении и сильной боли.
- Антибиотики для борьбы с возбудителем. Чаще всего назначают сразу несколько антибактериальных средств из группы пенициллинов, цефалоспоринов.
- Симптоматические средства (мочегонные препараты, гликозиды, средства для понижения АД, успокоительные препараты, ноотропы).
После выписки из стационара необходимо продолжать лечение в домашних условиях. В частности, на протяжении нескольких лет пациент должен принимать антибактериальные препараты (в малых дозах), чтобы предотвратить рецидив недуга. Важно соблюдать рекомендованный режим питания. Рацион больного должен быть разнообразным, содержать продукты, богатые витаминами и микроэлементами.
При выраженном нарушении работы сердца пациенту назначают хирургическую операцию (например, вальвулопластику, протезирование сердечного канала).
Профилактика
Защититься от опасного недуга можно, если регулярно укреплять собственный иммунитет. Для этого рекомендуется активный образ жизни, правильное питание, длительное пребывание на свежем воздухе. Кроме того, необходимо исключить контакты с больными ангиной, скарлатиной и другими подобными заболеваниями.
Возможные осложнения и последствия
Патология отрицательно сказывается на работе многих важных органов и систем. Наиболее часто поражаются сердечно-сосудистая, нервная системы, крупные суставы организма. Более редкими осложнениями являются нарушения работы дыхательной системы, ЖКТ, поражение глаз.