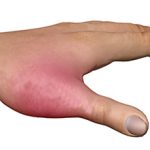
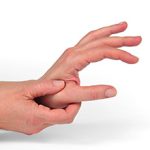
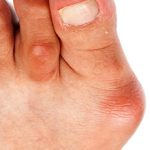
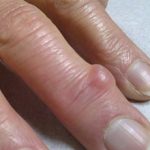
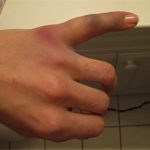
Синдром щёлкающего пальца (болезнь Нотта, стенозирующий лигаментит, узловатый тендинит и др.) – болезненная патология, характеризующаяся воспалением сгибательного сухожилия и затруднённым разгибанием фаланг пальцев. При этом, при совершении движения раздаётся характерный щелчок. Болезнь можно вылечить консервативными путями только на первых стадиях развития.
Чем это опасно
Лигаментит приводит к полному обездвиживанию пальца, при этом воспалительный процесс может переместиться в другие области – суставы, мышцы и т.д. и вызвать развитие таких заболеваний как артрит, синовит, миозит и др.
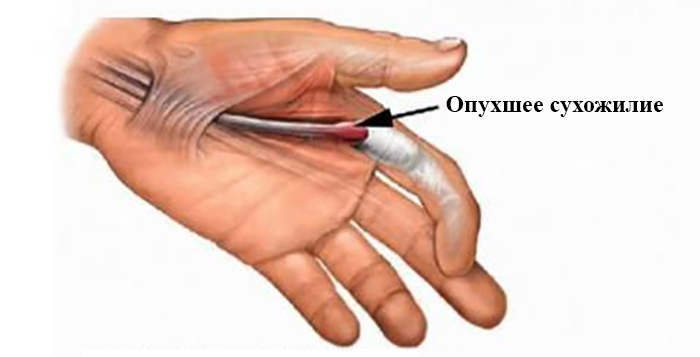
Причины возникновения
Основными причинами возникновения синдрома могут быть:
- Генетическая предрасположенность.
- Травмирование пальца – ушиб, растяжение, вывих, перелом.
- Статическая нагрузка на палец.
- Заболевания суставов – артрит, артроз, бурсит, синовит и др..
- Воспалительные заболевания мышц и сухожилий.
- Возрастные изменения в организме.
- Гормональная перестройка (частая причина развития болезни Нотта у женщин в период климакса).
- Инфекционные очаги в организме.
- Переохлаждение.
- Неравномерный рост костей и сухожилий (отмечается в детском возрасте).
Патологии подвержены те люди, которые часто совершают хватательные движения ладонью и те люди, чья работа связана с постоянным писанием, печатанием, держанием и т.д.
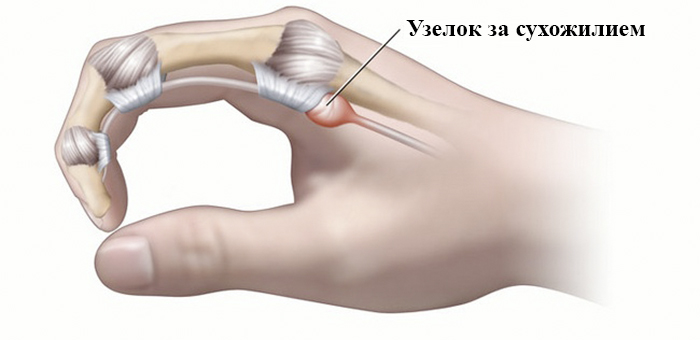
Симптомы
Для данного заболевания характерны следующие симптомы:
- Скованность и онемение фаланг пальца в утреннее время.
- Появление болевых ощущений при нагрузке или пальпации.
- Снижение двигательной активности пальца при сгибании и разгибании.
- Отёчность.
- Покраснение.
- Наличие уплотнений и утолщений в районе суставов и основания пальцев.
- Громкий щелчок при совершении движения пальцем.
- Местное повышение температуры.
При наличии 2-3 признаков нужно немедленно обратиться к лечащему специалисту.
Диагностика
Диагностикой стенозирующего лигаментита занимается врач – хирург или травматолог. В первую очередь нужно обратиться к участковому терапевту, который выпишет направления к другим специалистам.
Лечащий врач проводит визуальный осмотр повреждённой области, пальпацию и собирает данные для анамнеза. Для более точной постановки диагноза и успешного лечения врач должен знать обо всех травмах и болезнях, профессиональной деятельности, дополнительных занятиях, случаях возникновения суставных и сухожильных заболеваний в роду. Все эти факторы могут влиять на развитие синдрома щёлкающего пальца у пациента.
Далее врач назначает лабораторные и инструментальные методы диагностики:
- Общий анализ крови – позволяет выявить наличие воспалительных очагов в организме и их выраженность.
- Анализ крови на гормоны – данный вид анализа показывает процентное содержание гормонов в крови. По результатам исследования (превышено или не превышено количество гормонов) можно судить о причинах развития болезни Нотта.
- УЗИ – ультразвуковое исследование показывает состояние мышц и сухожилий.
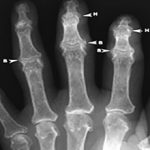
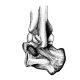
- Рентгенологическое исследование – рентген позволяет отличить стенозирующий легаментит от других болезней.
- КТ или МРТ – данные виды диагностики позволяют выявить локализацию очага воспаления, степень выраженности.
- Электромиография – вид инструментальной диагностики, с помощью которого можно узнать о степени поражения мышц.
Лечение
Лечение синдрома щёлкающего пальца возможно только тогда, когда подвижность конечности ещё сохранена. Если работа больного связана с постоянной нагрузкой на руки, то на время лечения придётся взять больничный или поменять вид деятельности, чтобы не допустить большой нагрузки и обеспечить пальцам покой.
Также на время лечения поражённый палец должен быть полностью обездвижен – для этого применяют медицинскую лонгету, которая служит поддержкой и фиксатором.
При узловатом тендините применяют массаж, который способствует усилению кровообращения в поражённом месте и устранению болевых ощущений и воспаления. Также с помощью данной процедуры можно вернуть подвижность пальцам и устранить скованность. Массаж необязательно делать в поликлинике, его можно выполнять и в домашних условиях, и даже в перерывах между работой:
- Большим пальцем здоровой конечности нужно массировать основание нижней фаланги с внутренней стороны ладони, постепенно усиливая нажатия.
- После этого нужно повторить движение, но уже с тыльной стороны ладони.
- Растягивать пальцы в разные стороны.
- Максимально оттянуть больную ладонь назад, задержать в таком положении на несколько секунд и вернуть в исходное положение.
- Закончить самомассаж нужно лёгкими поглаживаниями фаланг пальцев.
Когда будут устранены основные симптомы болезни – боль и воспаление, пациенту назначают лечебную гимнастику для кистей рук, с помощью которой можно проработать эластичность связок, укрепить мышцы и суставы, вернуть рукам и пальцам прежнюю подвижность. Гимнастику, как и массаж, можно выполнять в свободное от работы время:
- Покрутить кистями в разные стороны по 4 раза.
- Потрясти ладонями в течение 3-4 секунд.
- Скрепить ладони на уровне груди в «рукопожатии» и крепко сжимать пальцы.
- «Взять в руки» воображаемую гитару и сделать вид, будто происходит игра на музыкальном инструменте – то есть перебирать пальчиками.
Для снятия воспаления больному назначают противовоспалительные препараты, способные устранить воспаление и боль, а также снизить температуру в области воздействия.
Профилактика
Для того чтобы предотвратить неприятную и опасную болезнь, нужно соблюдать ряд профилактических мер:
- Регулировать нагрузку на руки.
- Если работа связана с постоянным печатанием, писанием и т.д., то каждые 30-60 минут нужно отвлекаться от работы и делать самомассаж или лёгкую зарядку для кистей рук.
- Вовремя вылечить все суставные заболевания.
- Не допускать воздействия холода.
- Правильно питаться.
- Не допускать травм кисти, вовремя лечить все полученные травмы.
- Следить за гормональным фоном в организме (в первую очередь касается женщин после 40 лет).
- Своевременно диагностировать и вылечивать воспалительные и инфекционные очаги в организме.