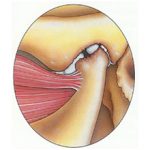
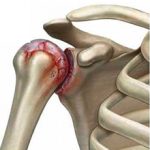
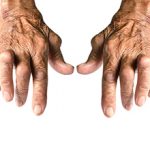
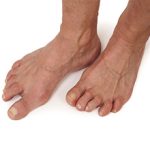
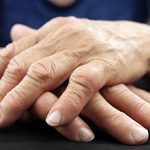
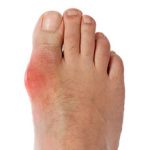
Ревматоидный артрит – это заболевание, которое носит аутоиммунный характер и поражает соединительную ткань хряща и оболочек сустава, следствием которого является деформация суставов. Ревматоидный артрит (инфект-артрит) характеризуется хроническим течением.
Для того чтобы понять, почему происходит повышение температуры при этом заболевании, нужно понять кто или что является инициатором болезни и какие процессы протекают в организме. Важно отметить, что слово «артрит» само за себя говорит о наличии воспалительного процесса, а воспаление всегда сопровождается повышением температуры.
Причины ревматоидного артрита
Этиология (причина) ревматоидного артрита до сих пор однозначно не определена. Но большую роль играет β- гемолитический стрептококк группы В, а также вирусы и микоплазмы. Нельзя исключать наследственный фактор, а именно наличие антигена гистосовместимости HLA/B27 и D/DR4, который чаще встречается у женщин.
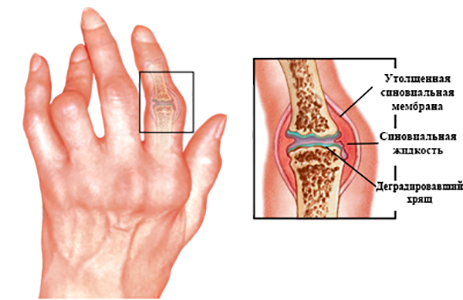
Механизмы развития ревматоидного артрита
Патогенез (механизм развития) носит аутоиммунный характер. Иными словами иммунная система человека, которая в норме защищает организм от чужеродных веществ, дает сбой и начинает вырабатывать антитела против собственных тканей организма. В результате образуются иммунные комплексы (по-другому можно назвать ревматоидный фактор).
В качестве антигена выступает иммуноглобулин класса G, а в качестве антител – иммуноглобулины других классов. Ревматоидный фактор преимущественно локализуется в синовиальной оболочке и жидкости суставов, реже в лимфатических узлах.
Иммунные комплексы могут осаждаться на стенках сосудов и других тканях, фиксируя систему комплемента (различные белки, участвующие в процессе воспаления). Таким образом, развивается воспаление.
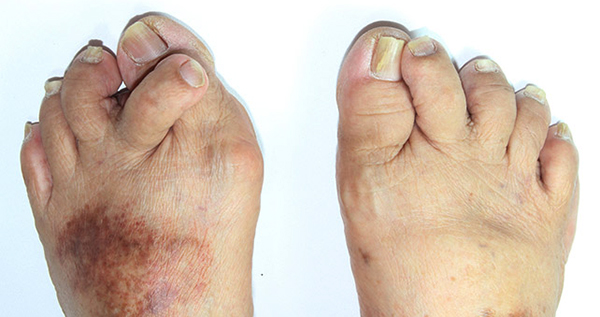
Почему повышается температура
Как было сказано выше, воспаление всегда сопровождается повышением температуры. Это обусловлено активной борьбой организма с патогенным агентом, а именно выработкой антител и неинфекционных пирогенных веществ (интерлейкин-1, интерлейкин-6, простагландины ит.д.). Повышение температуры свидетельствует о том, что организм не бездействует, а пытается исправить то или иное повреждение.
Саморазогревание организма препятствует размножению патогенных микроорганизмов, стимулирует обменные процессы в клетках и тканях, повышая их функциональную активность. Печень усиливает антитоксическую и барьерную функции. Почки работают в усиленном режиме, тем самым повышая диурез и изгнание из организма токсинов.
Виды гипертермий
Изменение температуры может быть местным или общим.
Местное (локальное) повышение температуры наблюдается в месте пораженного сустава, дополнительно сопровождается отеком, гиперемией (покраснением) окружающих тканей и сильной болью. Такое течение характерно для запущенных стадий заболевания. Больной самостоятельно методом ощупывания пораженного участка тыльной стороной кисти может исследовать изменение локальной температуры.
Общее повышение температуры может протекать в начальных стадиях заболевания, и зачастую больной может не ощущать изменения в системе терморегуляции. Колебания варьируются от 1 до 2 градусов, причем температура может меняться в утренние и вечерние часы, а также при обострении воспалительного процесса.

Механизм развития лихорадки
Условно выделяют три этапа гипертермии:
- Повышение температуры.
- Стояние на повышенном уровне.
- Спад.
На первом этапе происходит перестройка системы терморегуляции. Ключевую роль играет простагландин Е1. Он воздействует на «установочную точку» теплорегулирующего центра, находящегося в гипоталамусе. Импульсы от головного мозга направляются к сосудам, которые в свою очередь суживаются. У человека появляется мышечная дрожь, «гусиная кожа». Теплопродукция преобладает над теплоотдачей.
На втором этапе процессы теплоотдачи и теплопродукции уравниваются между собой. Этот баланс удерживает повышенную температуру тела.
На третьем этапе «установочная точка» возвращается к исходному уровню, сосуды расширяются, и начинается обильное потоотделение.
Лечение
Жаропонижающая терапия, в частности фармакотерапия, должна применяться для снижения «установочной точки» в гипоталамусе при выраженной лихорадке. Это связано с тем, что высокая температура негативно влияет на жизнедеятельность организма.
Медикаменты, снижающие температуру, должны непосредственно воздействовать на гипоталамический центр терморегуляции. К таким препаратам относятся ненаркотические анальгетики. Самыми распространенными представителями являются ацетилсалициловая кислота, парацетамол, амидопирин. Эти препараты увеличивают теплоотдачу и потоотделение, а также тормозят выработку простагландина Е.
Снизить температуру можно вторым путем: притормозить процессы образования тепла. Таким эффектом обладают хины (растительные алкалоиды), принцип действия которых заключается в угнетении окислительных процессов в тканях.