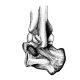
Травмы нижних конечностей могут настигнуть каждого. Кроме причинения ущерба здоровью, они на какое-то время лишают человека возможности свободно передвигаться, нарушают привычный образ жизни. К одной из разновидностей таких травм относится вывих стопы.
Вывих стопы: что это?
Вывих стопы – повреждение дистального отдела нижней конечности с нарушением ее функционирования. Характеризуется выходом головки сустава из суставной ямки, смещением костей относительно друг друга. Сопровождается воспалением, отеком, деформацией стопы.
Нарушению конгруэнтности суставных поверхностей стопы практически всегда сопутствуют повреждения связок, а в ряде случаев переломы ее костей.
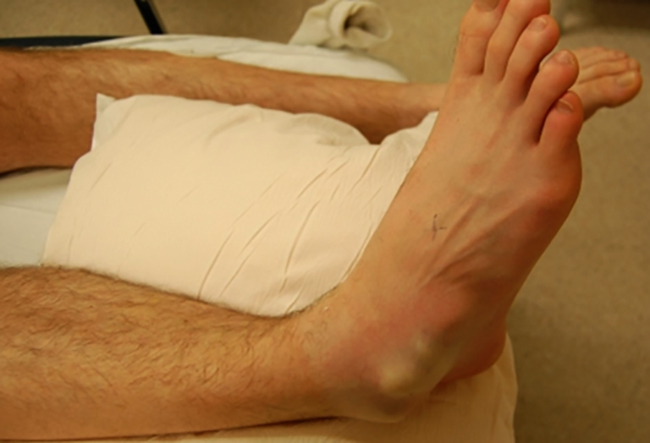
Причины вывиха стопы
Получить травму подобного рода может любой человек. Очень легко подвернуть ногу неосторожно спускаясь по лестнице, при беге, быстрой ходьбе по неровной дороге, ношении обуви на высоком, неустойчивом каблуке.
Также нога может травмироваться при падении или прыжке с высоты, в результате нанесения умышленного удара, во время аварии.
Кроме того, причинами, способствующими возникновению патологии, могут быть:
- Слабые мышцы и связки (чаще у пожилых людей).
- Лишний вес.
- Искаженность походки.
- Экстремальные виды спорта.
- Генетические заболевания опорно-двигательного аппарата.
Такие тяжелые заболевания, как остеомиелит, артроз, туберкулез, онкологические процессы, приводящие к снижению мышечного тонуса и повышенной хрупкости костей, могут провоцировать вывихи различных отделов стопы.
Классификация вывихов стопы
Человеческая стопа, состоящая из 26 костей, подразделяется на 3 отдела – предплюсневой, плюсневой и отдел пальцевых фаланг.
В соответствии с местом нахождения вывиха в травматологии принята следующая классификация патологии:
- Вывих голеностопного сустава – в медицинской практике явление нередкое. Считается самым опасным типом повреждения. Часто сочетается с переломом лодыжки и разрывом связок.
- Подтаранный – также частое явление в травматологии. Вызвать данный вид травмы может неловкое подворачивание ноги или падение.
- Смещение предплюсневых костей – встречается относительно редко. Провоцируется резким поворотом ступни в сторону. При травме подобного рода часто происходит разрыв сосудов, что может вызвать тяжелые осложнения, вплоть до гангрены.
- Повреждение сустава Лисфранка (смещение костей плюсневого отдела стопы) – крайне редко встречающийся вид повреждения. Для его возникновения необходимо сильное механическое воздействие. При этом происходит выкручивание сустава в какую-либо сторону.
- Вывих в фалангах пальцев – типичен для спортсменов и артистов балета. Возникает при падении на пальцы нижней конечности или при ударе по ним. Пострадать может как один сустав, так и несколько фаланг одновременно.
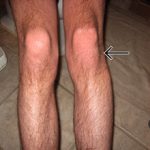
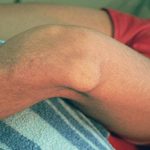
Симптомы
Вне зависимости от того, какой из суставов травмирован, симптомы проявляются практически сразу после повреждения и не заметить их очень сложно. Патология характеризуется следующей симптоматикой:
- Острой, интенсивной болью.
- Отеком в области повреждения.
- Локальным повышением температуры.
- Невозможностью опоры на ногу.
- Резким ограничением подвижности суставных поверхностей.
- Появлением на коже кровоподтеков (в случае повреждением сосудов).
- Изменением формы сустава.
- Онемением конечности (если присутствует сдавливание нервных окончаний).
При наличии симптоматики подобного рода необходимо немедленно обратиться за медицинской помощью. Чем раньше суставные поверхности будут вправлены, тем успешнее протекает дальнейшее лечение и реабилитация.
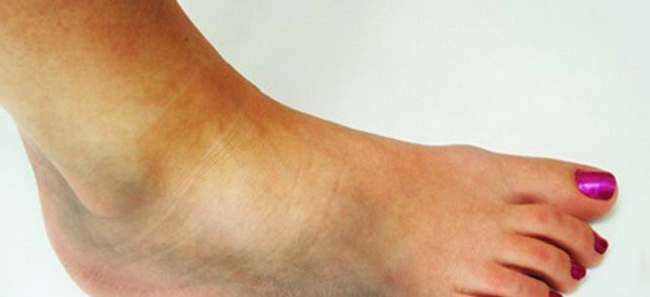
Первая помощь при вывихе стопы
Пострадавшему нужно оказать первую помощь, после чего вызвать бригаду медиков либо доставить его в больницу своими силами.
В качестве первой помощи необходимо:
- Обеспечить надежную фиксацию нижней конечности. Изготовить импровизированную шину можно из любого подручного материла (маленькая доска, линейка, кусок ткани, бинт). Фиксация стопы производится в том положении, в каком она находится на момент травмы.
- При сильной боли можно дать пострадавшему анальгезирующее средство.
- Приложить к травмированному участку холод для замедления развития отека.
Категорически запрещается пытаться вправить вывихнутый сустав самостоятельно. Подобные манипуляции могут нанести больному большой вред, так как при непрофессиональных действиях велика возможность повредить кровеносные сосуды и связки.
Вправлять суставные концы должен квалифицированный травматолог после точного установления диагноза.
Диагностика
Диагноз устанавливается путем сбора анамнеза, проведения пальпаторного обследования и методами инструментальной диагностики.
Опрос пациента позволяет выяснить обстоятельства получения травмы, сопровождающие ее симптомы, наличие или отсутствие привычного вывиха нижней конечности.
После этого производится осмотр и пальпация травмированной ноги. Затем пациент направляется на инструментальное обследование для получения полной информации о характере повреждения и наличии сопутствующих осложнений.
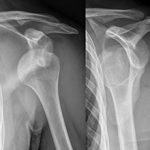
Традиционным способом инструментальной диагностики является рентгенография, выполняемая в 2-х проекциях. Рентген позволяет определить наличие трещин или переломов костей.
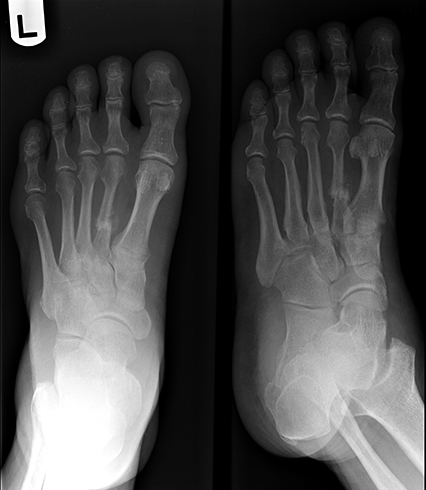
Бывают ситуации, когда рентгенография не может дать исчерпывающую информацию. В этих случаях проводится КТ или МРТ травмированного сустава.
Лечение вывиха стопы
Лечение осуществляется консервативным или оперативным способом. Все зависит от степени тяжести травмы.
Операция необходима в случае сильного вывиха, сопровождаемого переломом костей или разрывом связок и сосудов.
В остальных случаях под местным обезболиванием или общим внутривенным наркозом травматолог производит вправление поврежденного суставного сочленения, возвращает его в правильное анатомическое положение.
Этап вправления завершается наложением фиксирующей лонгеты из гипса и контрольной рентгенографией.
Лонгета накладывается для предотвращения повторного смещения костей. Длительность ее ношения определяется лечащим врачом. Как правило, лонгету носят от 2-х до 14 недель.
Пациент, у которого травма подвижных соединений костей не сопровождена осложнениями, проходит лечение в домашних условиях, строго соблюдая рекомендации и назначения врача.
Какого-либо специфического лечения не существует. Врач назначает препараты, с учетом оценки состояния пациента. Назначаются:
- Анальгетики («Кеторолак», «Ксефокам») – при сильных болях.
- Жаропонижающие средства («Аспирин», «Парацетамол»).
- Противовоспалительные («Ибупрофен», «Индометацин»).
Для наружного применения назначаются гели и мази, способствующие быстрейшему рассасыванию гематом, снятию отеков, устранению воспалительных процессов, улучшению кровообращения.
С такими задачами прекрасно справляются такие препараты, как: «Вольтарен», «Индовазин», «Эфкамон», «Троксевазин», «Диклофенак».
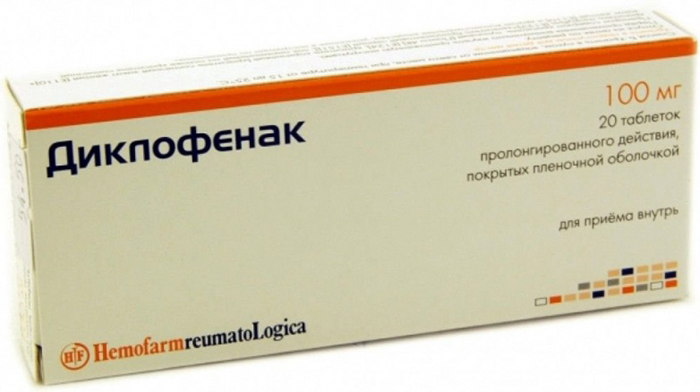
Сняв гипсовую лонгету, пациент, согласно инструкции, наносит на поврежденную область мазь и осторожно втирает ее в кожу. После завершения процедуры лонгету возвращают на место.
Лечебные мази и гели можно наносить на кожу если на ней нет никаких повреждений. Открытые раны обрабатывать нельзя.
Кроме приема лекарственных средств больной должен соблюдать режим, минимизировать физическую нагрузку, соблюдать богатую витаминами и минералами диету.
Реабилитация
После того, как пациенту снимут гипс, ему назначается курс реабилитационной терапии, которая включает в себя:
- Физиотерапевтические процедуры.
- Массаж.
- Лечебную гимнастику.
Данные процедуры направлены на быстрейшее восстановление тканей, разработку сустава, стимуляцию мышечной ткани.
Опасности и возможные осложнения вывиха стопы
Своевременное обращение за медицинской помощью, адекватно проведенное лечение, выполнение всех назначений лечащего врача – залог благоприятного прогноза.
Если же пациент нарушает предписанный врачом режим, халатно относится к лечению или же вообще не обращается за квалифицированной медицинской помощью (встречаются и такие случаи), возможно возникновение серьезных осложнений.
К ним относятся:
- Развитие привычного вывиха.
- Артрит.
- Артроз.
- Патологические наросты на костной ткани (остеофиты), которые влекут за собой постоянную боль и резкую ограниченность подвижности суставного сочленения.
- Подагра.
- Атрофия мышечной ткани.
- Деформация ступни, обрекающая человека на пожизненную хромоту.
Главная же опасность данной травмы в возникновении нарушения кровообращения, что в ряде случаев может привести к инсульту или тромбоэмболии крупных сосудов.
Профилактика
В качестве мер профилактики следует придерживаться некоторых правил:
- Быть осторожнее при ходьбе, особенно на неровных поверхностях.
- Выбирать удобную, устойчивую обувь.
- Занятия физическими упражнениями всегда начинать с разминки.
- Спускаясь по лестнице, держаться за перила, смотреть под ноги.
- Укреплять мышцы ног.
- Следить за своим весом.
- Зимнюю обувь выбирать с нескользящей подошвой.
- Не прыгать с высоты.
В случае, если подобной неприятности все же избежать не удалось, обязательно нужно обратиться к специалисту, ни в коем случае не занимаясь самолечением.