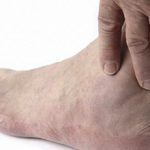
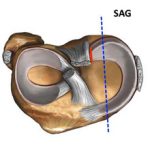
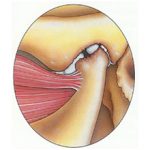
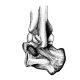
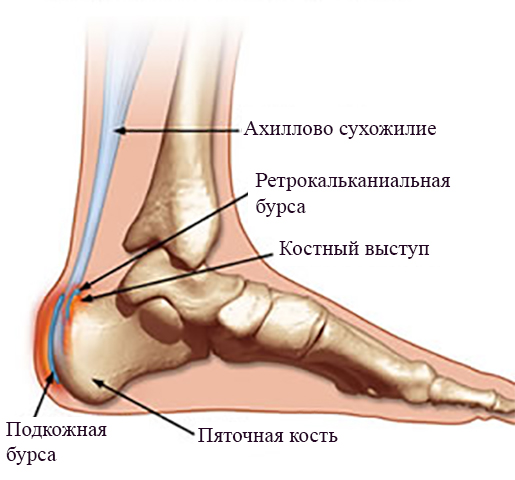
Болезнь Хаглунда – это патологический процесс окостенения пяточной кости, характеризующийся костно-хрящевым разрастанием в области пяточного бугра, болезненностью, деформацией стопы.
Заболевание распространено по всему миру, чаще болеют женщины молодого возраста. Патологию следует дифференцировать с пяточной шпорой, воспалением ахиллова сухожилия и артритами различной этиологии.
Причины заболевания и его опасность
Существует ряд причин возникновения болезни Хаглунда:
- Наследственная предрасположенность, характеризующаяся уменьшением эластичности ахиллова сухожилия.
- Ношение тесной обуви с жестким задником или на высоких каблуках, способствующих постоянной микротравматизации пяточного бугра.
- Аномалии развития ахиллова сухожилия (укорочение, раздвоение).
- Высокий свод стопы.
- Варусное отклонение пяточной кости.
- Хронический бурсит ретрокальканиальной сумки ахиллова сухожилия.
- Ревматоидный артрит.
- Вальгусная деформация стопы.
При длительной травматизации сухожилия развивается воспалительный процесс, в который вовлекается заднепяточный бугор и, в ответ на раздражение, формируется патологический хрящ. Вследствие этого еще больше возрастает давление на сумку и ахиллово сухожилие, увеличивается воспалительная реакция, боль, отек.
Клинические проявления
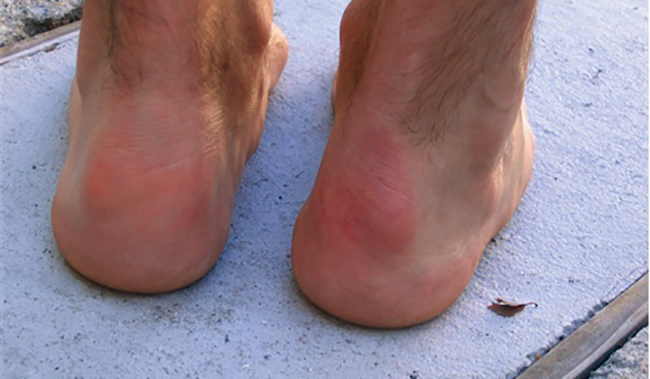
Длительное время болезнь Хаглунда клинически себя никак не проявляет. Со временем пациент отмечает «шишку на пятке», которая не причиняет никакого дискомфорта, функция стопы не нарушена, возможны трудности с подбором обуви. С увеличением пяточного экзостоза появляются специфические клинические признаки заболевания:
- Болезненность при ходьбе в области прикрепления ахиллова сухожилия к пяточному бугру, что является причиной хромоты.
- Отечность и покраснение в нижней трети голеностопного сустава.
- «Шишка» на задней поверхности пятки твердой консистенции, неподвижна, спаяна с окружающими тканями.
- Признаки интоксикационного синдрома – повышение температуры тела до субфебрильных цифр, слабость, отсутствие аппетита, быстрая утомляемость.
Диагностика болезни Хаглунда
Диагноз устанавливается на основании анамнеза заболевания, объективного обследования и инструментальных методов исследования.
Благодаря анамнезу заболевания можно отдифференцировать деформацию Хаглунда от системных заболеваний суставов, воспалительных поражений инфекционной природы. Длительное начало заболевания, сохранение функций стопы, отсутствие поражений других органов и систем свидетельствует в пользу болезни Хаглунда.
Объективно определяется твердый костный экзостоз, при пальпации болезненный, неподвижный. Кожные покровы над ним гиперемированы, горячие, определяется отечность и болезненность при опоре на пораженную конечность. Температура тела пациента может быть нормальной или незначительно повышаться.
Инструментальные методы исследования:
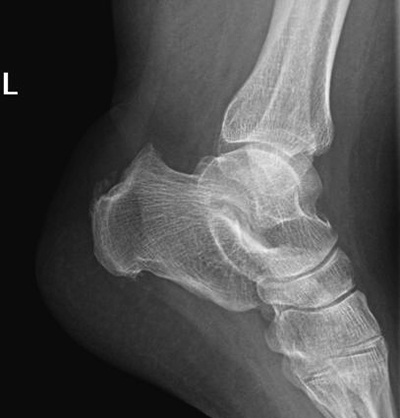
- Рентгенография голеностопного сустава и пяточной кости в двух стандартных проекциях. Визуализируется характерное костное разрастание на задней поверхности пяточной кости. Треугольник Кегера сглажен за счет хронического бурсита. Утолщена тень ахиллова сухожилия.
- Компьютерная томография. Выступает дополнительным методом исследования при неясной рентгенографической картины.
- Сонография стопы. Определяются признаки тендинита ахиллова сухожилия, бурсита и деформации пяточной кости.
- Магнитно-резонансная томография. Данный метод позволяет оценить состояние мягкостных структур – толщину и степень повреждения ахиллова сухожилия, состояние суставной капсулы голеностопного сустава, спаянность косного разрастания с окружающими тканями, наличие воспалительных и дегенеративно-дистрофических процессов.
Лечение
Лечение при деформациях Хаглунда может быть консервативным или оперативным. Тактика лечения определяется индивидуально в зависимости от клинических проявлений и степени деформации пяточной кости.
Консервативное лечение
Целью консервативного лечения является уменьшение воспалительного процесса, купирование болевого синдрома и восстановление функции конечности. Примерная схема терапии:
- Нестероидные противовоспалительные средства – Мелоксикам, Пироксикам, Вольтарен, Нимесулид в таблетированной форме или местно в виде гелей и мазей.
- Системные глюкокортикостероиды – Дипроспан, Дексометазон, вводятся в область ретроахиллярной сумки в комбинации с Маркаином. Запрещено вводить данные препараты в область сухожилия, ввиду повышенного риска развития некроза волокон сухожилия.
- Криотерапия – достаточно эффективный метод, позволяющий устранить отек и уменьшить болевой синдром.
- Применение ортеза голеностопного сустава, ограничивающего движение.
- Физиотерапевтическое лечение – магнитотерапия, УВЧ, электрофорез с гидрокортезоном.
- При отсутствии эффекта вышеперечисленной терапии рекомендуется ношение гипсовой повязки до полного исчезновения болевого синдрома.
Оперативное лечение
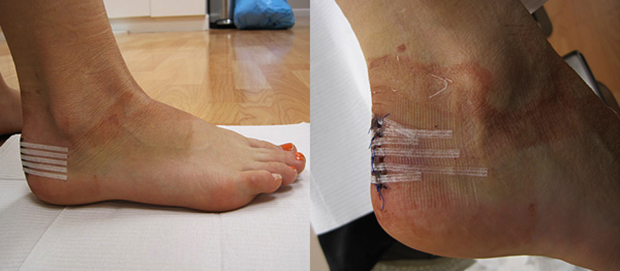
Хирургическое лечение деформации применяется при отсутствии эффективности консервативного лечения.
Классический метод удаления остеофита производится следующим образом: через доступ отодвигается кнутри ахиллово сухожилие, а костное разрастание тщательно удаляется осцилляторной пилой. Во избежание рецидивов иссекается слизистая сумка, края раны сопоставляются и ушиваются послойно.
Эндоскопический метод. С обеих сторон от ахиллова сухожилия производятся точечные разрезы и вводятся троакары. С помощью абблятора и шеера удаляется ретроахиллярная бурса и слой переоста, далее артроскопическим буром иссекается деформация. Минус данного метода – невозможность оценить объем резекции деформации.
Профилактика
Специфической профилактики болезни Хаглунда не существует. Неспецифическая профилактика заключается в ношении индивидуальных ортопедических стелек, выборе обуви с мягким задником на каблуке не более 4 см, коррекции веса. Физическая нагрузка должна быть дозированной, не вызывающей дискомфорт.
Последствия и осложнения
Самое частое осложнение болезни Хаглунда – разрыв ахиллова сухожилия, требующий длительного лечения и реабилитации. При отсутствии лечения нарушается двигательная функция нижней конечности, что приводит к инвалидности.