Пирофосфатная артропатия относится к микрокристаллическим артритам. О данном диагнозе стало известно еще в 10 веке. Появляется в виде псевдоподагры или хронической артропатии.
Является довольно распространенной патологией. Среди взрослых людей такой диагноз имеют около 5% населения. С возрастом вероятность развития заболевания увеличивается и среди пожилых людей пирофосфатной артропатией страдают 27%. У молодых людей и детей такое заболевание не выявляется.
Механизм развития
Заболевание появляется из-за отложения пирофосфата кальция в синовиальной сумке или хряще. Это напоминает слияние маленьких жемчужин в большое образование. При микроскопическом исследовании кристаллы образуют форму ромба или треугольника. Это является главной отличительной чертой от мононатриевого урата, который при микроскопическом исследовании напоминает форму иглы.
Причины
Конкретная причина заболевания не установлена и по сей день. Однако выделены факторы риска, которые, по мнению ученых, способствуют развитию пирофосфатной артропатии:
- Пожилой возраст (старше 55 лет)
- Отягощенная наследственность.
- Травмы суставов.
- Гемохроматоз.
- Заболевания эндокринной системы.
- Синдром Гительмана.
- Гиперкалиемия.
- Гипотиреоидизм.
Людям, имеющим данные факторы риска, рекомендуется следить за своими суставами.
Формы
Официально выделено три формы заболевания: генетическая, первичная и вторичная.
Генетическая форма передается по наследству, чаще по мужской линии. Является наиболее тяжелой формой, имеет своеобразные симптомы и яркую клиническую картину.
Первичная форма развивается самостоятельно и причина ее появления не выявлена. Происходит сбой в работе ферментов, которые отвечают за преобразование пирофосфата кальция дегидратата.
Вторичная форма появляется в виде осложнения уже имеющейся патологии. Причины появления также не выяснены, но предположительно появляется из-за патологий желез внутренней секреции.
Клиническая картина и варианты течения
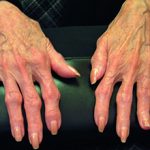
У пирофосфатной артропатии не имеется специфических симптомов. В основном ее клинические проявления легко перепутать с другими заболеваниями суставов. Имеется три варианта течения: псевдоподагра, псевдоостеоартроз и псевдоревматоидный артрит. Во всех случаях имеется подагрический приступ, который проявляется следующими симптомами:
- Опухолью.
- Болевым синдромом.
- Лихорадкой с повышением температуры.
- Ознобом.
- Недомоганием.
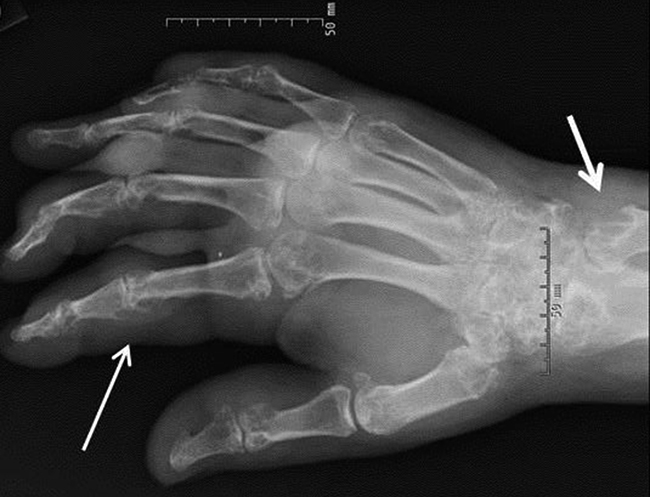
Чаще поражаются коленные суставы и суставы большого пальца стопы. Иногда болевой синдром достаточно сильный и пирофосфатную артропатию часто путают с септическим артритом.
Псевдоподагра
Данный вариант течения имеет большое сходство с подагрой. Характеризуется периодическими приступами боли и отеком сустава. Чаще поражается один сустав, преимущественно коленный. От подагры отличается длительностью периода обострения. В это время появляется не только недомогание, но и повышение температуры тела.
Приступ обострения длится около трех недель. После него все симптомы исчезают. Причиной обострения могут служить травмы, операции, инфаркт и друге заболевания.
Псевдоостеоартроз
У половины пациентов, имеющих пирофосфатную артропатию, имеется клиническая картина, напоминающая остеоартроз. Поражается несколько крупных суставов. Боль умеренная, но постоянная. Из-за этого возникают короткие приступы псевдоподагры. В период обострения имеется скованность движений.
Псевдоревматоидный артрит
Достаточно редкая форма пирофосфатной артропатии и выявляется у 5% пациентов. Иногда заболевание путают с ревматоидным артритом, так как поражаются симметричные суставы. Появляется припухлость, болевой синдром и отечность. Поражается множество суставов одновременно. Клиническая картина не такая яркая, как при других формах и может держаться на протяжении нескольких месяцев.
Диагностика
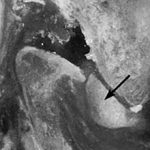
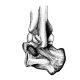
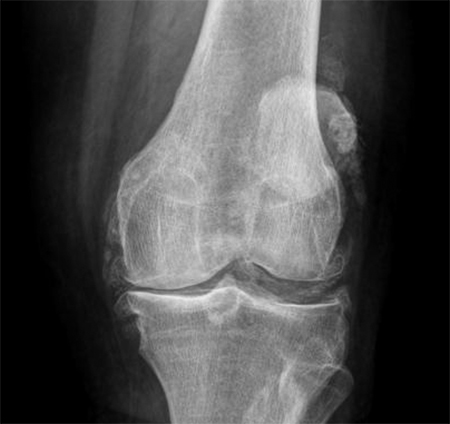
Диагноз выставляется на основе инструментальных и лабораторных данных. Главным методом является рентгенография суставов. При обследовании выявляется двухконтурность кости. Если заболевание имеет наследственный характер, то такое изменение на снимке может быть замечено даже на маленьких суставах.
Для уточнения диагноза необходимо исследование синовиальной жидкости. По внешнему виду она напоминает гной и имеет желто-белый цвет. С помощью микроскопа можно выявить большое количество кристаллов кальция и лейкоцитов. Кристаллы кальция имеют форму ромба.
Лечение
Так как причина не выяснена, то специфического лечения не разработано. Проводится только симптоматическая терапия.
При приступе назначается Колхицин. Однако начинает действовать он через длительное время, а предупредить приступы невозможно.
Для снятия болевого синдрома применяются нестероидные противовоспалительные препараты: Ортофен, Кетанов, Найз. Спустя 3-4 дня симптомы значительно уменьшаются.

Если прием НПВС не уменьшает болевой синдром, то в условиях стационара проводится введение глюкокортикостероидов. Они вводятся в полость сустава. Действуют достаточно быстро. Снимают болевой синдром и воспаление.
При хроническом течении заболевания используются следующие методы:
- Снижение нагрузки на сустав.
- Прием витаминных комплексов.
- Массаж и физиотерапия.
При сильной деформации сустава может проводиться хирургическое лечение.
Диета
Важным пунктом в лечении пирофосфатной артропатии является диета. Назначается диета №10, которая улучшает обмен веществ. Ограничивается количество углеводов, жиров, соли, а также жидкости.
Рекомендуется употреблять:
- Овощные супы.
- Мясо и рыбу нежирных сортов.
- Яйца.
- Макароны.
- Молочные продукты.
- Зеленый чай.
Запрещено употреблять:
- Жирные бульоны.
- Жирные сорта мяса и рыбы.
- Сдобные хлебобулочные изделия и сладости.
- Алкоголь.
- Крепкий кофе и чай.
- Соленые продукты, пряности, специи.
Соблюдение диеты способствует улучшению результатов лечения.
Профилактика
Специфической профилактики заболевания не существует. При появлении артропатии есть ряд мероприятий, которые помогут уменьшить вероятность появления приступов:
- Снижение нагрузок на сустав.
- Ношение удобной обуви.
- Самомассаж сустава.
- Устранение лишнего веса при его наличии.
Также после 40 лет следует регулярно проходить профилактические осмотры.
Прогноз
При своевременной диагностике и лечении прогноз благоприятный. В запущенных случаях заболевание приводит к инвалидности. В таком случае требуется хирургическая операция. Однако она требуется только 10% пациентов.