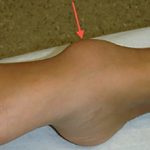
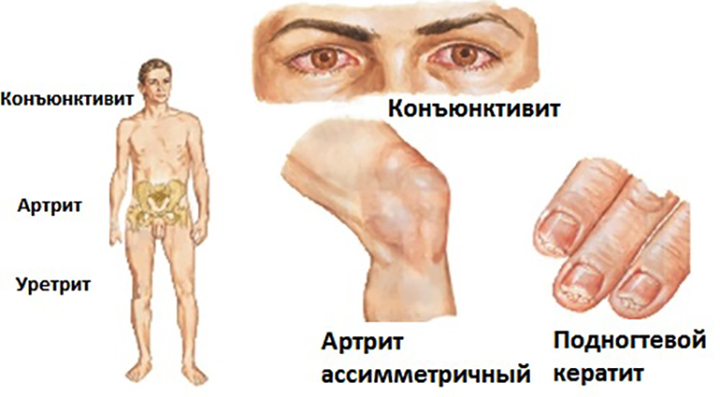
Реактивный полиартрит (синдром Рейтера), представляет собой воспалительное поражение нескольких суставов одновременно. Болезнь поражает суставы нижних конечностей (голеностоп, колено), позвоночник.
Прогрессирование болезни проходит на фоне заболеваний урогенитального тракта, глаз и кожных покровов. Наличие у больного трёх признаков (артрит, уретрит, конъюнктивит) называется «триадой Рейтера», а наличие четырёх признаков «тетрадой Рейтера».
Чем опасно?
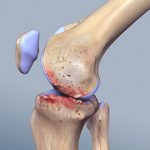
Поражение суставов может переходить в длительно протекающее тяжёлое заболевание, которое не просто ограничивает подвижность человека, а приводит к инвалидизации в следствии разрушения или сращивания сустава (анкилозирующий спондилит).
Причины возникновения
Развитие реактивного полиартрита всегда спровоцировано перенесённой инфекцией.
Болезнь могут вызывать:
- Кишечные инфекции (шигеллы, клостридии, сальмонеллы, лямблии и др.).
- урогенитальные инфекции (хламидии, трихомоноз, гарденелла, микоплазма, уреаплазма)
- Инфекции дыхательных путей (пневмококки, микобактерии, клебсиелла, хламидофила, нейсерия гонококковая, криптоспоридия)
- Неспецифические инфекции (бруцелла, стрептококки, стафилококки, токсоплазма, боррелии, лептоспирии).
Появление болезни у детей часто связано с перенесённой вирусной инфекцией. Вирусы краснухи, герпеса, аденовирус, энтеровирус способны дать мощный толчок развитию артрита. Ввиду того, что дети не всегда вовремя сообщают о недомогании, родители могут пропустить развитие этого опасного заболевания.
Возбудители многих заболеваний имеют белковую структуру схожую с белками человека. В результате организм, борясь с инфекцией, направляет свой иммунологический ответ не только на них, но и на собственные ткани, вызывая их разрушение.
Симптомы
Развитие признаков реактивного полиартрита происходит спустя 2-6 недель после перенесённого инфекционного процесса. Появление суставного синдрома на фоне поражений урогенитального тракта, органов дыхания и зрения позволяет врачу заподозрить артрит на самой ранней стадии, когда симптоматика выражена слабо.
Суставной синдром имеет следующие проявления:
- Непарное поражение суставов.
- Признаки местного воспаления (покраснение кожи и повышение местной температуры, припухлость).
- Синовит (скопление синовиальной жидкости в результате воспаления).
- Воспаление мышц, связок и сухожилий.
- Боли, часто усиливающиеся в состоянии покоя.
- Увеличение лимфатических узлов (в паху, в подмышках).
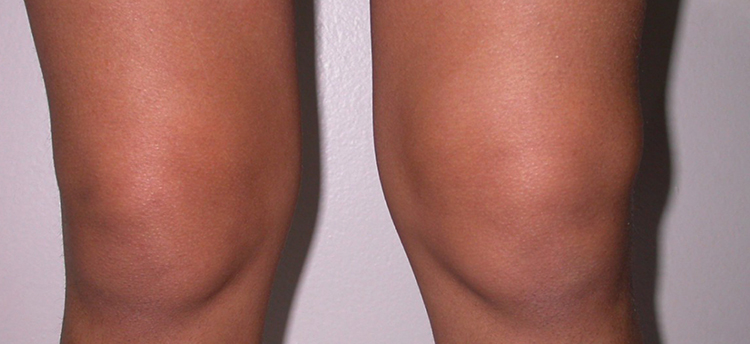
В некоторых случаях наблюдается присоединение кожных поражений. Кератодермия, приводит к появлению ороговевших безболезненных пятен, папул и бляшек на подошве стопы и ладонях.
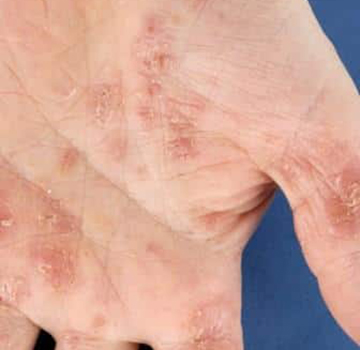
Кератодермия
Интенсивность развития симптомов напрямую зависит от стадии заболевания. В развитии болезни различают 4 стадии:
- Болевой синдром выражен слабо. Морфологические изменения незначительны.
- Болевой синдром средней силы. Появляется деформация и гиперемия кожных покровов над участком поражения.
- Боли носят постоянный характер. Движения суставов ограничены.
- Сильные интенсивные боли. Сращение суставов, и полная потеря подвижности.
Реактивный артрит также может поражать и внутренние органы, вызывая в них воспалительный процесс (перекардит, миокардит, плеврит, полиневрит, гломерулонефрит).
Диагностика
Диагностика артрита включает в себя лабораторное и аппаратное исследование.
Лабораторные исследования:
- Общий, биохимический и серологический анализы крови.
- Общий анализ мочи.
- Бактериологический анализ внутрисуставной жидкости, мокроты, кала.
- Мазок из уретры и влагалища.
- ПЦР диагностика.
- Анализ на выявление антигена.
Бактериологический анализ внутрисуставной жидкости, мокроты и кала даёт возможность выявить возбудителя триггерного заболевания.
ПЦР-диагностика и мазки из уретры и влагалища выявляют латентные и острые заболевания урогенитального тракта.

Выявление антигена HBA-B27 указывает на генетическую предрасположенность к развитию тяжёлой формы артрита.
Аппаратное исследование:
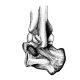
- Рентгенография.
- КТ, МРТ.
- Артроскопия.
Рентгенография выявляет сужение суставных щелей, наличие остеофитов, эрозии костной ткани, остеопороз.
Компьютерная томография помимо костных деформаций помогает визуализировать поражения околосуставных мягких тканей.
Артроскопия, совмещает в себе осмотр, биопсию и терапию поражённого сустава.
Лечение
Терапия артрита включает в себя комплекс лекарственных средств направленных на уничтожение возбудителя основного заболевания, устранение симптомов и снижение иммунного ответа. Для этих целей применяют:
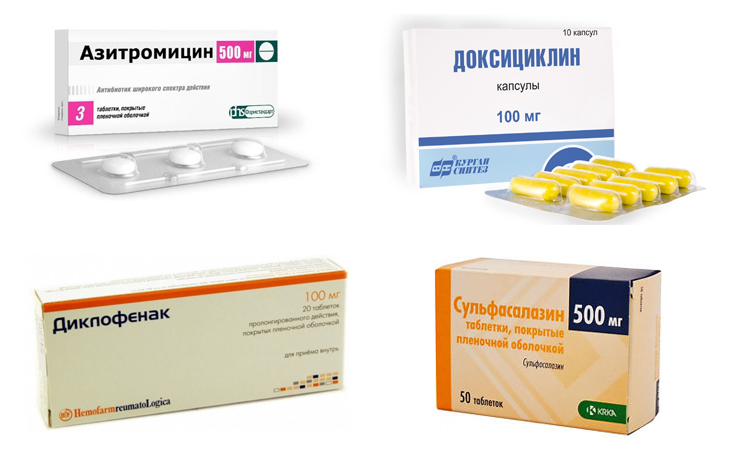
- Антибиотики (азитромицин, доксициклин).
- НПВС (диклофенак, мовалис).
- Глюкокортикоиды (дипроспан, кеналог).
- Иммуносупрессоры (метотрексат, сульфасалазин).
Лечение длится от 4 до 6 месяцев.
| Наименование препарата | Дозировка, мг | Кол-во приёмов в день |
| Азитромицин | 0,5 | 1 (курс 3 дня) |
| Доксициклин | 100 | 2 |
| Диклофенак | 25-150 | 2-3 |
| Мовалис | 7,5-15 | 1 |
| Кеналог | 4-32 | 2-4 |
| Метотрексат | 5,0-7,5-15 | 1 раз в неделю |
| Сульфасалазин | 250-500 | 4-6 |
Грамотная терапия способна полностью избавить больного от артрита инфекционного характера, и значительно замедлить аутоиммунный процесс у людей с генетической предрасположенностью.
Осложнения
Самым тяжелым осложнением является анкилозирующий спондилит, вызывающий сращение суставов. При поражении позвоночника, тело больного человека принимает вынужденную позу-просителя (согнутая спина). Чтобы не допустить сращения таким больным надо пожизненно принимать иммуносупрессоры.
Профилактика
Профилактические меры заключаются в своевременном лечении инфекционных и венерических заболеваний, поскольку именно они являются пусковым механизмом в развитии реактивного артрита.