Ювенильный (юношеский) ревматоидный артрит – аутоиммунное заболевание суставов, носящее хронический характер. Чаще всего болезнь возникает у детей до 5 лет или в подростковом возрасте, причём у девочек в 2-3 раза чаще, чем у мальчиков.
Особенности болезни
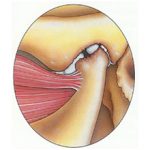
Патология приводит к поражению внутренних органов, глаз, необратимым разрушительным процессам в суставах, ухудшению качества жизни и инвалидизации ребёнка, поэтому важно вовремя обнаружить артрит, чтобы начать лечение.
Вовремя начатая терапия поможет остановить развитие ревматоидного артрита и достигнуть периода длительной ремиссии, при этом возможно значительно улучшить качество жизни ребёнка, чтобы во взрослом возрасте он жил обычной жизнью.
Больной ребёнок должен наблюдаться у невролога, ревматолога, артролога, ортопеда и других врачей.
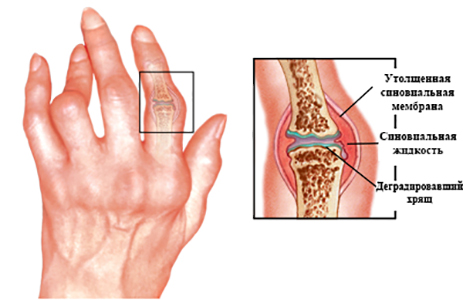
Классификация
По форме заболевания выделяют следующие виды:
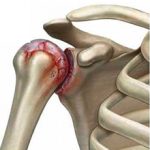
- Суставная форма – характеризуется медленным течением болезни, редкими обострениями и невыраженными признаками на ранней стадии возникновения. Сначала воспаляется один крупный сустав, через несколько недель – следующий и так далее.
- Суставно – висцеральная форма – наиболее тяжёлый вид болезни. Характеризуется бурным началом, повышением температуры, острыми болями в суставах, отёками. При суставно – висцеральной форме наблюдается увеличение размеров селезёнки, печени, лимфоузлов, аллергические высыпания на коже.
По количеству поражённых суставов существует полиартрит, когда поражается несколько суставов, чаще всего мелких и моноартрит, при котором поражается один, чаще всего крупный сустав.
Причины возникновения
Главной причиной ревматоидного артрита является сбой в иммунной система организма. При данном процессе в организме вырабатываются антитела к собственным суставным клеткам, в результате чего они воспринимаются как чужеродные, и организм начинает «разрушать» их, принимая за «вредные» клетки.
Провоцирующими факторами для развития заболевания могут стать:
- Инфекционные заболевания – ОРВИ, ОРЗ, герпес. Также причиной может послужить попадание в организм грибков.
- Воспалительные заболевания околосуставной сумки – бурсит, синовит.
- Травмы сустава.
- Длительное переохлаждение.
- Длительное пребывание на солнце.
- Вакцинация от каких-либо болезней.
- Генетическая предрасположенность.
- Нарушение обменных процессов в организме.
- Гормональный дисбаланс в период полового созревания.

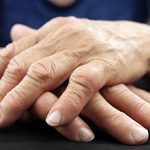
Симптомы
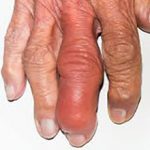
Больного ребёнка могут беспокоить следующие проявления в суставах:
- Боль, которая может быть острой, тупой, пульсирующей, тянущей.
- Скованность.
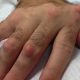
- Отёчность.
- Покраснение.

Также может повышаться температура тела, присутствовать озноб, снижение двигательной активности. Можно заметить, что ребёнок худеет, мало ест, мало играет. В некоторых случаях можно заметить, что одна конечность стала ниже(выше) чем другая.
Диагностика
Диагностика ревматоидного артрита является достаточно сложной задачей, так как на ранних стадиях признаки заболевания носят неспецифический характер. Также заболевание можно спутать с другими патологиями суставов.
При осмотре пациента врач обращает внимание на следующие клинические проявления:
- Продолжительность заболевания.
- Период между воспалениями первого и второго суставов.
- Симметричность поражения.
- Ограничение движения.
- Скованность движений после пробуждения.
- Отёчность.
- Покраснение.
- Скопление жидкости в околосуставных сумках.
- Поражение глаз.
После визуального осмотра и сбора анамнеза специалист назначает лабораторную и инструментальную диагностику:
- Общий анализ крови.
- Анализ крови на ревматоидный фактор.
- УЗИ суставов.
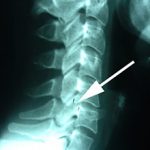
- Рентгенологическое исследование.
- Компьютерная томография.
- МРТ.
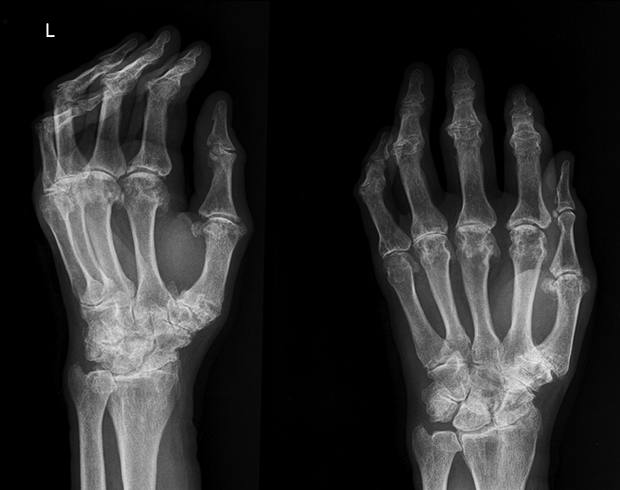
Лечение
Вылечить ревматоидный артрит нельзя, так как заболевание носит хронический характер и вызвано аутоиммунным сбоем. Но при наличии лечения можно значительно улучшить состояние маленького пациента. Терапия патологии проводится комплексно и включает в себя комплекс лечебных мероприятий, которые направлены на:
- Купирование воспалительного процесса в суставах и околосуставных сумках.
- Снижение уровня боли.
- Сохранение подвижности.
- Достижение периода ремиссии и предупреждение инвалидности.
- Улучшение качества жизни.
- Предупреждение рецидивов.
В первую очередь больному ребёнку назначают медикаментозную терапию, которая заключается в приёме следующих препаратов:
- Нестероидные противовоспалительные препараты – снимают боль и воспаление, способствуют снижению температуры тела.
- Хондропротекторы при дегенеративных разрушениях суставов и хрящей.
- Гормональные препараты с глюкокортикостероидами – применяются в крайних случаях при неэффективности других видов медикаментов. Чаще всего их вводят прямо в околосуставную полость с помощью инъекций. Гормональные препараты нежелательно назначать детям до 5 лет.
Также пациенту могут назначаться средства наружного применения – мази и гели для устранения симптомов заболевания. Наружные медикаменты наносятся локально на поражённое место.
Помимо медикаментозной терапии, маленькому пациенту назначают лечебную гимнастику, которая способствует снижению контрактуры суставов и улучшению подвижности.
Больные ревматоидным артритом дети должны быть освобождены от занятий физической культурой, так как любая физическая активность может повлиять на обострение болезни.
Профилактика
Заболевание, вызванное аутоиммунным сбоем, невозможно предотвратить, но можно соблюдать меры по снижению провоцирующих факторов:
- Как можно меньше находиться на солнце, в солнечную погоду надевать на ребёнка панамку и солнечные очки.
- Не подвергать ребёнка переохлаждению.
- Отказаться от вакцинирования (в некоторых случаях).
- Избегать инфекционных заболеваний.
- Вовремя вылечить все бактериальные, вирусные, грибковые заболевания и воспалительные процессы в организме, внимательно следить за состоянием ребёнка.
- Не подвергать ребёнка резкой смене климата.