Позвоночник – важнейшая костная структура человеческого организма, принимающая на себя всю внутреннюю и внешнюю осевую нагрузку. И такая нагрузка в дополнение с разными неблагоприятными внешними факторами не может не приносить каких-либо патологических состояний. Одним из таких состояний является спондилез, а именно шейного отдела.
Что это такое?
Позвонки человека состоят из тела, различных крупных отростков, бугорков, а также отверстий и вырезок, которые вырезки и отверстия образуют.
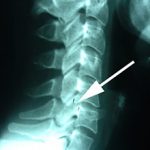
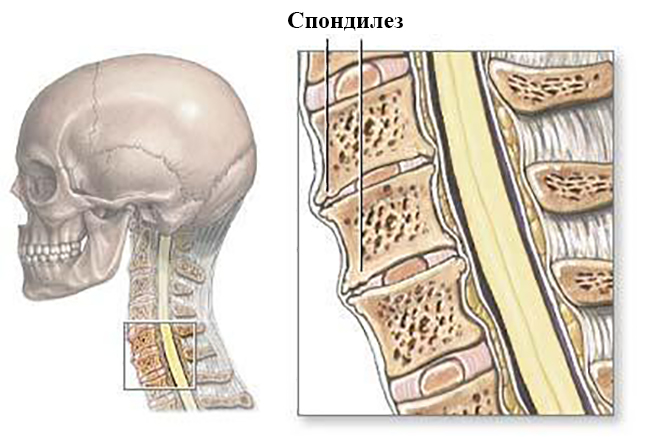
Спондилез (включая локализацию в других отделах позвоночника) представляет собой процесс, в ходе которого происходит образование выростов из тел позвонков, которые находятся на верхнем или нижнем крае позвонка. Эти разрастания костной ткани имеют вид шпор, шипиков или округлых бугорков.
Причины заболевания
90% случаев данного заболевания является остеохондроз шейного отдела позвоночника.
Это состояние возникает чаще всего у возрастных людей, что связано с рядом компенсаторно-приспособительных процессов, возникающих в ответ на неблагоприятных воздействия на позвоночный столб и возрастные нарушения обменных процессов (дистрофия межпозвонковых дисков и продольных связок, длительная компрессия при сидячем образе жизни, при стоячих профессиях, а также травматизация при выполнении тяжелой физической работы или длительном не техничном выполнении спортивных упражнений).
Грыжи межпозвоночных дисков также часты среди причин (благодаря выпячиванию диска происходит натяжение позвоночных связок, плотно фиксированных к костям. А так как это натяжение может быть сильнее, чем контакт связки и позвонка, связочный аппарат как бы «вытягивает» костную ткань, образуя вырост).
В чем опасность спондилеза шейного отдела позвоночника?
Помимо основных проявлений заболевания при прогрессировании могут появляться следующие осложнения:
- Нарушение глотания.
- Развитие недостаточности вертебро-базилярного артериального бассейна.
- 1 и 2 обусловлены давлением остеофитов на пищевод и ствол позвоночной артерии.
- Поражение корешков спинномозговых нервов (радикулит), что ведет за собой корешковые боли в шее, выпадение определенных рефлексов и снижение чувствительности в области соответствующих дерматом;
- Сдавление спинного мозга (двигательные и чувствительные расстройства верхних и нижних конечностей. Двигательные расстройства могут в тяжелых случаях проходить по типу центральных или периферических парезов обеих конечностей).
Симптомы
Заболевание носит хронический характер, и симптомы проявляются в периоды обострений. Обострение может провоцировать неловкое резкое движение в шее, травма, переохлаждение, сон на плоской или слишком наклонной поверхности, длительный наклон головы (например, при письме или чтении книги) или пребывание ее в длительном разгибательном положении (просмотр фильма в кинотеатре на первом ряду и уборка высоких полок и т.д.). При всем этом наблюдается острый болевой синдром в задней поверхности шеи, который может быть односторонним или двухсторонним в зависимости от зоны поражения.

Боль часто ирраидиирует в затылок или в область ниже пораженного места, например, в область трапециевидной мышцы, лопатки, плечевых суставов или рук. Малейшие сгибательные или разгибательные движения резко усиливают боль, из-за чего такие люди крайне скованны и раздражительны, что значительно снижает качество жизни.
Повороты же головы, как правило, не затруднены. В некоторых случаях боль может распространяться даже на область лба, виска и глаза, поворот глаз при этом также болезненный. Редко возможно головокружение, тошнота, расстройства остроты зрения (расплывчатость предметов, видимость «как в тумане»), тревожные и депрессивные состояния и сужение зрачков. Этот редкий симптомокомплекс проявляется при вовлечении в патологический процесс симпатического ствола.
Бывают случаи, когда перечисленные симптомы или некоторые из них присутствуют у человека постоянно и носят стертый характер, доставляющий тем не менее неудобства, но в большинстве случае за одну или две недели признаки болезни постепенно стихают и исчезают вовсе, оставляя иногда лишь крайне незначительные остаточные явления (болезненность при пальпации пораженного позвонка).
Диагностика
Выявление шейного спондилеза у опытных врачей не представляет трудностей, они могут с высокой вероятностью заподозрить это заболевание еще на стадии сбора жалоб и анамнеза (уточнение характера болей, провоцирующих факторов, объема движений шеи, наличие других заболеваний позвоночника, например, межпозвоночных грыж, остеохондроза и т.д.).
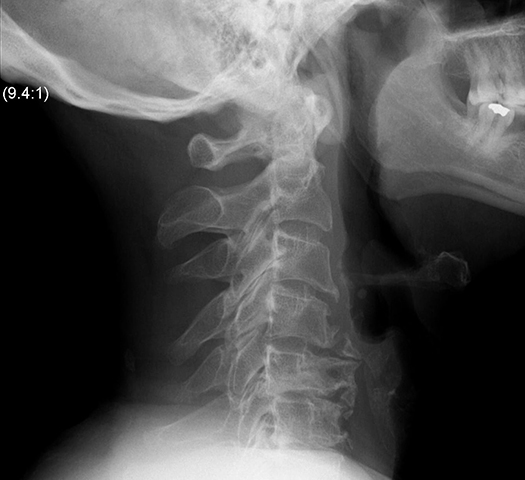
Хорошие сведения может дать пальпация шеи (пальпация шейных и прилежащих мышц, нахождение локальных гипертонусных мышечных точек, определение болезненности при надавливании на остистые отростки шейных позвонков).
Золотым стандартом постановки диагноза является рентгенографическое исследование позвоночника (СI – СVII) в прямой и боковой проекциях. Тем не менее данное исследование в ряде случаев может не выявить патологию. Для уточнения диагноза в сомнительных или осложненных клинических случаях производится компьютерная томография.
Лечение
Первичная и основная цель лечения – обезболивание (симптоматический этап). Для купирования болевого синдрома активно применяются нестероидные противовоспалительные препараты (диклофенак, нимесулид, мелоксикам, индометацин), которые можно принимать в виде таблеток или наносить на шею в виде мазей.
Эффективно сочетание перорального и перкутанного применения. В более тяжелых случаях производится новокаиновая кортикостероидная блокада фасеточных суставов (однократно или курсом).
Положительный эффект дает фиксация шеи с помощью специального воротника. Популярна физиотерапия (массажи, фонофорез). При осложнении в виде сдавления спинного мозга необходимо хирургическое лечение.
Профилактика
Профилактические меры необходимо начинать предпринимать с молодого или детского возраста. Они включают в себя подвижный образ жизни, грамотное занятие спортом, систематические растяжки мышц после физических нагрузок и спортивных упражнений, профилактические массажи, сбалансированное питание, правильная организация спального места и избегание переохлаждений.