Фибромиалгия – распространенное заболевание, которое встречается примерно у 4% населения. В группу риска входят женщины среднего возраста, наибольшая заболеваемость встречается именно среди них. Заболевание отличается обширной клинической картиной, поэтому для постановки диагноза, помимо лабораторных и инструментальных исследований, требуется оценка совокупности проявлений недуга.
Характеристика недуга
Фибромиалгия – опасное заболевание, относящееся к категории неврологических расстройств. Патология не сопровождается воспалительными процессами, поражением костной и хрящевой ткани опорно-двигательного аппарата, поэтому не относится к ревматическим заболеваниям.
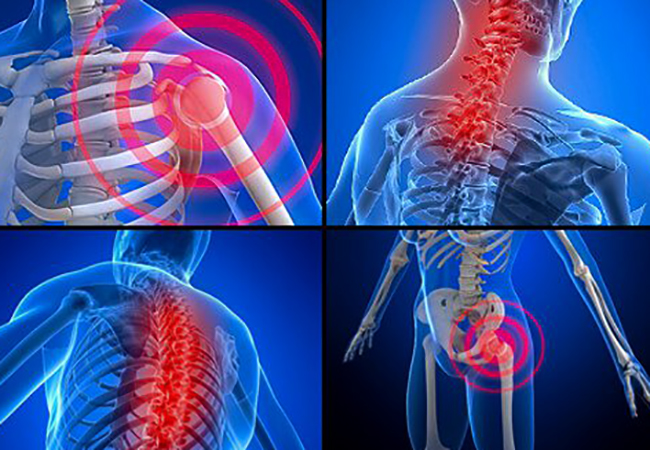
Развитие недуга происходит в результате повышенной чувствительности организма к болевым ощущениям, нарушений нервной регуляции восприятия боли. В результате таких нарушений пациент чувствует сильную боль в теле, особенно в области так называемых болевых точек.
Причины возникновения
Неприятные симптомы фибромиалгии развиваются в результате негативного воздействия многочисленных этиологических факторов. К их числу относят:
- Наследственную предрасположенность, обуславливающую врожденную повышенную чувствительность к болевым ощущениям.
- Инфекционные заболевания и патологии аутоиммунного характера (туберкулез, боррелиоз, герпетическая инфекция, ВИЧ).
- Травматическое поражение твердых и мягких тканей опорно-двигательной системы (переломы, сильные ушибы, растяжения и разрывы связок и сухожилий).
- Хроническое переутомление, стрессы, чрезмерные эмоциональные переживания.
- Изменения гормонального фона в организме (в частности, снижение уровня женского полового гормона в период менопаузы, гормональные сбои при приеме гормональных лекарственных препаратов).
- Бесконтрольный прием некоторых сильнодействующих медикаментозных средств (антидепрессанты, препараты, угнетающие иммунитет).
Чем опасно заболевание?
Патология имеет выраженную симптоматику, основным признаком недуга является боль. Болезненные ощущения развиваются во всем теле и могут быть настолько сильными, что пациенту сложно их терпеть. Постоянная боль вызывает нарушения сна, приводит к значительному ухудшению самочувствия.
У пациента развивается депрессивное состояние, повышается тревожность, существует риск возникновения серьезных нервных расстройств. Все это нарушает привычный жизненный уклад, существенно снижая качество жизни человека.
Характерные симптомы
Основной признак развития недуга – сильная боль во всем теле. Болевой синдром имеет хроническое течение, периодические приступы беспокоят пациента на протяжении 3 и более месяцев. Иногда пациент жалуется на боль в суставах, их скованность, отечность, хотя никаких признаков воспалительного или дистрофического процесса в тканях сустава не обнаруживается.
К числу других характерных проявлений недуга относят:
- Жжение, онемение, «мурашки» в области рук и ног. Неприятные ощущения усиливаются вечером и сразу после пробуждения.
- Нарушения сна, когда пациент, просыпаясь, не чувствует себя отдохнувшим.
- Повышенная метеочувствительность. Неприятные ощущения усиливаются в прохладную и сырую погоду, и, напротив, затихают в жаркие и сухие дни.
- Ухудшение общего самочувствия, плохое настроение, склонность к депрессии, отсутствие радости к жизни, слабость, раздражительность.
Имеют место и функциональные нарушения, которые редко удается устранить при помощи медикаментов. К числу таковых относятся:
- Нарушения сердечного ритма, боли в области сердца, снижение уровня АД, обморочные состояния.
- Нарушения работы органов пищеварительной системы (тошнота, иногда сопровождающаяся рвотой, расстройства стула, чувство тяжести, распирания в животе после приема пищи, боли в кишечнике.
- Затруднение дыхания, одышка, развивающаяся даже при минимальной физической активности.
- Нарушение работы органов мочевыделительной системы (в частности, частое и скудное мочеиспускание, ложные позывы к опорожнению мочевого пузыря).
- Приступы мигрени.
- Изменение менструального цикла у женщин.
Способы диагностики
Важно отличить фибромиалгию от воспалительных и дегенеративных заболеваний опорно-двигательного аппарата, ведь эти заболевания имеют сходную клиническую картину. Пациенту назначают рентгенографию, МРТ, КТ. При фибромиалгии каких – либо нарушений физиологического характера не выявляется. Для подтверждения диагноза и получение более детальной картины нарушений, необходимо:
- Опросить пациента на предмет беспокоящих его жалоб.
- Оценить неврологический статус больного (часто у пациента наблюдаются когнитивные расстройства и нарушение внимания).
- Провести пальпацию болевых точек и оценить их чувствительность.
- Лабораторное исследование крови (при фибромиалгии отсутствуют показатели воспаления и ревматоидные факторы, отмечается повышение аутоиммунных элементов и гормональные изменения).
- Томография головного мозга для исключения патологических процессов, таких как опухоли, гипертензия.
Схема терапии
Основным методом лечения является медикаментозная терапия. Пациенту назначают прием:
- Антидепрессантов, способствующих устранению тревожности, склонности к депрессиям, восстановлению нормального режима сна. Наиболее популярными препаратами данной группы являются Нейротин, Доксилин.
- Миорелаксантов для снижения напряжения мышечной ткани, устранения болевого синдрома, нормализации кровообращения и питания тканей и органов. Применяют такие препараты как Нурофен, Ревмоксикам.
- Дополнительно может потребоваться использование анальгетиков, гормональных препаратов на основе серотонина, седативные препараты.
Дополнительными способами лечения, усиливающими терапевтический эффект, являются: массаж с использованием эфирных ароматических масел (позволяет расслабиться, успокоиться, снять боль), коррекция образа жизни и питания. Пациенту необходимо снизить двигательную активность, больше отдыхать, исключить из рациона такие продукты как кофе, шоколад, молочные продукты, картофель, томаты, блюда, богатые содержанием углеводов.