Остеохондроз грудного отдела – заболевание дегенеративно-дистрофического характера, при котором поражаются межпозвоночные диски грудного отдела, что приводит к необратимым последствиям – хрящевые диски постепенно твердеют, в результате снижается эффект амортизации, возникают неприятные ощущения в спине.
Особенности заболевания
Остеохондроз грудного отдела не так часто встречается, как шейный или позвоночный, потому что на него приходится меньшая доля нагрузки и позвоночных дисков там больше. Раньше болезнь возникала преимущественно у людей пожилого возраста, но сегодня остеохондроз встречается у людей как пожилого, так среднего и молодого возраста.
Патология опасна тем, что «маскируется» под болезни лёгких, сердца и других органов, поэтому диагностировать его не так легко. Своевременная диагностика и вовремя начатое лечение позволят не допустить развития осложнений.
Причины возникновения
Дегенеративное заболевание может развиться по следующим причинам:
- Генетическая предрасположенность.
- Сильные физические нагрузки.
- Малоподвижный образ жизни.
- Нарушения осанки.
- Сколиоз, кифоз.
- Травмы.
- Заболевания позвоночника.
- Воспалительные процессы.
- Нарушения в строении позвоночного столба.
- Длительное воздействие вибрацией на позвоночник.
- Ожирение.
Симптомы
Больного остеохондрозом могут беспокоить следующие симптомы:
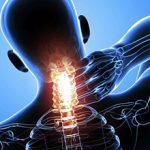
- Выраженный болевой синдром в области грудины и грудного отдела позвоночника.
- Боли в сердце, за грудиной, справа от сердца.
- Межрёберная невралгия.
- Затруднённость дыхания.
- Давление в области спины и груди.
- Неприятные ощущения в спине при наклоне и поворотах туловища.
- Ощущение онемения и покалывания в нижних конечностях.
- Проблемы с функционированием ЖКТ (боли в животе, изжога, тошнота).
- Головные боли.
- Нарушения зрения.
Боль при данной патологии может быть разной – длительной и короткой. Чаще всего длительные боли имеют слабовыраженную силу, которая возникает при совершении вдоха. Короткие боли могут быть острыми, тупыми, тянущими, жгучими.
Диагностика
Диагностика остеохондроза начинается с посещения врача – терапевта, который даёт направления к другим специалистам: понадобятся консультации ортопеда, хирурга, невролога, вертебролога.
Специалист проводит визуальный осмотр пациента, собирает тщательный анамнез и назначает следующие виды диагностики:
- Общий анализ крови.
- Анализ на содержание ионов кальция.
- Рентгенологическое исследование грудного отдела (на выявление патологий межпозвоночных дисков – уплощение, укорачивание, сдвиг)
- УЗИ.
- Компьютерная томография.
- Магнитно – резонансная томография.
- Миелография позвоночника (позволяет обнаружить патологии спинного мозга).
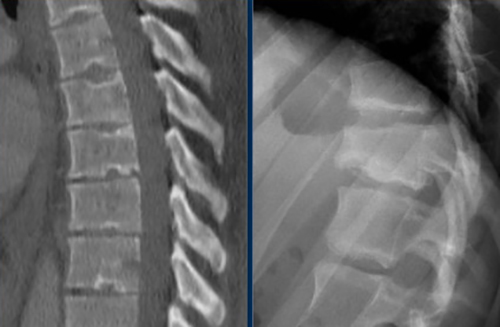
Инструментальные методы диагностики позволяют выявить не только наличие остеохондроза, но и сопутствующие ему заболевания.
Лечение
Лечение остеохондроза проводится комплексно. В некоторых случаях назначают оперативное вмешательство.
В первую очередь больному назначают медикаментозную терапию, включающую:
- Хондропротекторы – препараты, питающие хрящевую ткань и межпозвоночные диски.
- Анальгетики для купирования болевого синдрома.
- НПВП (нестероидные противовоспалительные препараты) для снятия боли и воспалительного процесса, если он присутствует.
- Спазмолитики – способствуют снятию спазмов с мышц.
- Глюкокортикостероиды – гормональные препараты, назначаются при сильных болевых ощущениях и неэффективности других препаратов.
- Витамины группы В – питают нервные окончания. При остеохондрозе применяют витамин В1, В6 и В12.
Медикаментозная терапия может быть назначена в нескольких формах:
- Таблетки и суспензии для внутреннего приёма.
- Гели и мази для наружного применения – наносятся локально на поражённое место, способствуют снятию боли, спазма, воспаления.
- В виде инъекций – вводятся прямо в грудной отдел позвоночника для снятия болевых ощущений.
Дополнительно к физиотерапевтическим процедурам могут назначить парафиновые аппликации, грязевые или гидромассажные ванны, лечебные души – это благотворно воздействует на весь организм и позволяет снять напряжение с мышц, питает ткани.
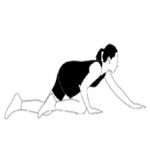
Как только пациенту становится лучше, ему назначают лечебную физкультуру. Выполнение специальных упражнений позволяет приостановить прогрессирование патологии, снять спазм и расслабить мышцы, повысить эластичность связок и суставов. Также в результате занятий у больного улучшится дыхание, облегчатся вдохи. Заниматься ЛФК предпочтительнее в поликлинике под присмотром инструктора, который должен назначать упражнения.

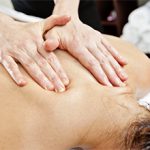
Массаж и мануальная терапия при остеохондрозе необходимы, так как ручное воздействие способно улучшить питание в тканях и кислородное снабжение межпозвоночных дисков. Массаж снимает основные симптомы остеохондроза – спазм и боль.
Такие процедуры как иглоукалывание и пиявочные аппликации необязательны, но полезны – рекомендуется пройти курс данных процедур. В результате этого возможно снизить симптоматику заболевания и улучшить состояние позвоночника.
При остеохондрозе рекомендуется санаторно-курортное лечение, где пациент сможет пройти комплексный курс лечений под присмотром опытных врачей и инструкторов.
При бесполезности традиционных методов лечения применяют хирургический метод.
Профилактика
Для того чтобы не допустить развития опасного заболевания, рекомендуется соблюдать профилактические меры:
- Избегать статических поз, не находиться подолгу в одной и той же позе. Если работа связана с постоянным сидением, то каждые 30 минут вставать и делать лёгкую зарядку.
- Не допускать сильных физических нагрузок.
- Вести активный образ жизни.
- При ожирении – снизить массу тела.
- Спать на ортопедическом матрасе и подушке.