Позвоночник человека имеет сложное строение, выполняет ряд жизненно-важных функций, испытывает регулярные интенсивные нагрузки. Именно поэтому те или иные элементы позвоночного столба подвержены различного рода негативным процессам. Дистрофические и дегенеративные изменения, протекающие в тканях позвоночного столба, могут привести к многочисленным проблемам, к числу которых принято относить и вертеброгенную цервикобрахиалгию.
Патология является довольно распространенной, имеет характерные симптомы, однако, несмотря на это, далеко не все пациенты, обнаружив их, спешат обратиться к врачу. В результате этого, примерно у 30% больных патология переходит в хроническую форму, требующую более длительного и серьезного лечения.
Характеристика патологии
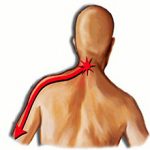
Чаще всего недуг развивается у людей среднего возраста, половая принадлежность значения не имеет. Вертеброгенная цервикобрахиалгия представляет собой недуг, который проявляется выраженным болевым синдромом, поражающим шейный отдел позвоночника. При этом боль локализуется не только в шее, но и отдается в область плечевого пояса и рук.
Выделяют следующие разновидности недуга:
- Рефлекторная форма развивается при поражении костных и хрящевых тканей, раздражении болевых рецепторов, содержащихся в них.
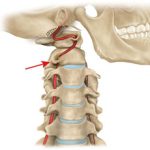
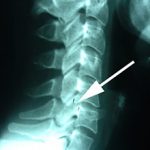
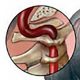
- Корешковая форма возникает при сдавливании нервных окончаний спинного мозга (деформационные процессы приводят к разрастанию костной ткани, в результате чего происходит сужение спинномозгового канала).
В зависимости от характера боли, ее локализации и наличия других клинических проявлений, вертеброгенная цервикобрахиалгия может быть:
- Локальной, когда боль ощущается лишь в области шеи. Болевой синдром проявляется в моменты двигательной активности, либо при длительном нахождении в неудобном положении.
- Радикулярной, при которой болезненные ощущения в области плеч более интенсивные, нежели в шее.
- Псевдокорешковой, при которой, помимо боли, присутствуют и другие симптомы (выраженная деформация шейных позвонков, кривошея).
Причины развития болевых ощущений
К развитию вертеброгенной формы цервикобрахиалгии могут привести различные негативные факторы, среди которых наиболее вероятными являются:
- Дегенеративные процессы (например, остеохондроз) в области шейного отдела позвоночного столба.
- Доброкачественные или злокачественные опухоли, локализующиеся в области шейных позвонков (например, грыжевые новообразования, раковые опухоли).
- Спондиллез и спондиллит позвоночника.
- Травматические повреждения шеи.
- Воспалительный процесс, поражающий мышечную ткань в области шеи (миозит).
Клинические проявления
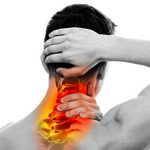
Основным (и, в некоторых случаях, единственным) симптомом патологии является боль. Болезненные ощущения носят выраженный характер, пациента беспокоит пульсирующая, ноющая боль, которая усиливается в момент двигательной активности. Если пациент находится в состоянии покоя, запрокидывает руки за голову или вытягивает шею, неприятные ощущения затихают. Боль, чаще всего, локализуется не только в области шеи, может ощущаться в затылке, плечевом поясе, руках, лопатках.
Другими симптомами недуга являются:
- Слабость мышечной ткани рук, чувство постоянного напряжения мышц, сопровождающееся болью.
- Уменьшение амплитуды подвижности рук, снижение их чувствительности (ощущается в одной или обеих руках, в зависимости от стороны поражения).
- Судорожный синдром, проявляющийся в области шеи или рук.
- Мурашки и покалывания в конечностях (особенно, в области пальцев).
- Нарушение метаболических процессов на пораженном участке (это приводит к сухости кожи, ухудшению качества ногтей).
Способы лечения недуга
Терапия недуга включает в себя несколько этапов:
- Прежде всего, необходимо обездвижить поврежденные участки. Для этого на шею накладывают специальный воротник, фиксирующий позвонки шейного отдела в анатомически правильном положении. Если болевые ощущения отдаются в руку, ее также необходимо обездвижить при помощи гипсовой повязки.
- Устранение боли, воспаления, спазмов. Для этих целей необходима медикаментозная терапия. Чаще всего пациенту назначают НПВС (Ибупрофен, Диклофенак). При сильных болезненных ощущениях рекомендуется прием гормональных препаратов глюкокортикостероидной группы (чаще всего, в виде инъекций для достижения более быстрого и эффективного результата).
- Снятие спазма при помощи препаратов – миорелаксантов.
- Лечение основного заболевания (перечень медикаментов и другие способы лечения зависят от характеристик недуга).
- Прием витаминных комплексов для восстановления трофики пораженных тканей.
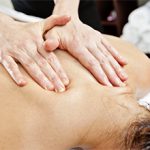
- Физиотерапевтическое лечение (электрофорез, прогревания, ЛФК, массаж) назначают на стадии улучшения. Процедуры способствуют нормализации состояния тканей, закрепляют полученный результат.

При тяжелом течении недуга пациенту назначают хирургическую операцию. Оперативное вмешательство необходимо в том случае, если к развитию недуга привели опухоли (злокачественные новообразования или крупные грыжи). Операцию назначают и при длительном отсутствии эффекта от консервативного лечения, а также тогда, когда существует риск полной атрофии мышечной ткани, что влечет за собой потерю подвижности и инвалидность.